
Medizinische Versorgung

Unser Beitrag für gute (sozial-)medizinische Versorgung und Behandlungsqualität in Sachsen-Anhalt
Das Team des Geschäftsbereiches Medizin hat im Jahr 2025 insgesamt 113.962 sozialmedizinische Empfehlungen in den folgenden Bereichen gegeben:
Unser Beitrag für gute (sozial-)medizinische Versorgung und Behandlungsqualität in Sachsen-Anhalt
● | 38.976 | Krankenhausabrechnungen | ● | 25.980 | Arbeitsunfähigkeit |
● | 20.435 | Hilfsmittel | ● | 13.843 | Vorsorge/Rehabiliation |
● | 4.000 | Sonstige Begutachtungen (z. B. Kryokonservierung, Kieferorthopädische Behandlungen oder geschlechtsangleichende Maßnahmen bei Transsexualismus) | |||
● | 2.382 | Arzneimittel | ● | 2.277 | Neue Untersuchungs- und Behandlungsmethoden (NUB) |
| ● | 2.260 | weitere Krankenhausleistungen (z. B. ambulante Operationen im Krankenhaus) | ● | 2.210 | Häusliche Krankenpflege |
| ● | 834 | Behandlungsfehler/ Erstattungsansprüche | ● | 765 | Heilmittel |
Unser Beitrag für gute (sozial-)medizinische Versorgung und Behandlungsqualität in Sachsen-Anhalt
Unsere Fachkompetenzen
Die Qualität unserer Arbeit basiert auf der Kompetenz und dem Know-how unserer Mitarbeitenden. Fundierte fachliche Qualifikationen sind dabei sowohl Voraussetzung für verlässliche Ergebnisse als auch Basis für das Vertrauen in unsere Leistungen. Gerade im dynamischen Wandel ermöglicht dies, komplexe Anforderungen sicher zu bewältigen und Verantwortung bewusst zu übernehmen. Die freiwillige Bereitschaft vieler Kolleginnen und Kollegen, sich über das erwartete Maß hinaus einzubringen, trägt wesentlich zum gemeinsamen Erfolg bei. Dieses Engagement stärkt die Zusammenarbeit, fördert Innovation und kommt letztlich den Menschen zugute, für die wir tätig sind.
Die 80 Ärztinnen und Ärzten im Medizinischen Dienst Sachsen-Anhalt vereinen eine breite Fachkompetenz:

Darüber hinaus:
30 Ärztinnen und Ärzte mit Zusatzweiterbildung "Sozialmedizin", 8 in der Weiterbildung "Sozialmedizin", 2 mit Zusatzbezeichnung "Notfallmedizin", 2 mit Zusatzbezeichnung "Ärztliches Qualitätsmanagement".
Arbeitsunfähigkeit
Deutschland hat nach Angaben des Statistischen Bundesamts (Destatis) die älteste Arbeitsbevölkerung in der Europäischen Union (EU). Knapp ein Viertel (24,0 %) der Erwerbstätigen war im Jahr 2024 zwischen 55 und 64 Jahre alt. Eine Tatsache, die sich beim Thema Arbeitsunfähigkeit natürlich erheblich auswirkt.
Wenn eine Arbeitsunfähigkeit länger andauert, können die Einschätzungen der Ärztinnen und Ärzte des Medizinischen Dienstes dabei helfen, die Arbeitsfähigkeit von Patientinnen und Patienten wiederherzustellen bzw. zu erhalten. Mit ihrem Wissen über die verschiedenen Schnittstellen im Versorgungssystem können sie beispielsweise Therapie- oder Rehabilitationsmaßnahmen empfehlen, um die aktuelle Behandlung zu unterstützen.
25.980 sozialmedizinische Empfehlungen zu Arbeitsunfähigkeiten wurden gegeben.
AU 1
Arbeitsunfähigkeit

Arbeitsunfähigkeit
Aus sozialmedizinischer Sicht ergaben sich:
● 42,0 % auf Zeit arbeitsunfähig
● 3,3 % nicht weiter arbeitsunfähig
● 5,5 % auf Dauer arbeitsunfähig
● 4,5 % sonstiges Ergebnis wie z. B. Aussagen zum Leistungsbild; Beurteilung zur Einleitung von Reha-Maßnahmen
● 25,3 % weitere Bearbeitung notwendig
● 6,2 % Erwerbsfähigkeit erheblich gefährdet
● 6,2 % Minderung Erwerbsfähigkeit liegt vor
● 7,1 % Erwerbsfähigkeit weder gefährdet noch gemindert
AU Teil 2
Jedes Gutachten orientiert sich an den Fragestellungen der Krankenkasse:
AU 2
AU Teil 2

AU Teil 2
● 57,01 % Frage zur AU-Dauer
● 25,24 % Medizinische Voraussetzungen zur Notwendigkeit von Leistungen zur Rehabilitation (Anwendung des § 51 SGB V)
● 10,02 % Fragen zum Leistungsbild
● 3,07 % Zweifel des Arbeitgebers an einer Arbeitsunfähigkeit
● 2,23 % Stufenweise Wiedereingliederung nach § 74 SGB V
● 1,13 % Zusammenhang mit früheren AU-Zeiten
● 0,65 % Sicherung des Behandlungserfolgs
● 0,39 % Sonstige Anlässe zur Arbeitsunfähigkeit
● 0,26 % Arbeitsunfähigkeit bei Leistungsempfängern aus dem SGB II
AU Teil 3
Die Gründe für eine länger andauernde Arbeitsunfähigkeit können ganz unterschiedlich sein.
2025 war der prozentuale Anteil der zugrundeliegenden Diagnosen nach den ICD-Kapiteln:
- 36,57 % Psychische und Verhaltensstörungen (F00-F99)
- 27,54 % Krankheiten des Muskel-Skelett-Systems und des Bindegewebes (M00-M99)
- 7,77 % Krankheiten des Kreislaufsystems (I00-I99)
- 7,07 % Neubildungen (C00-D48)
- 4,67 % Verletzungen, Vergiftungen und bestimmte andere Folgen äußerer Ursachen (S00-T98)
- 4,23 % Krankheiten des Nervensystems (G00-G99)
- 2,24 % Krankheiten des Atmungssystems (J00-J99)
- 1,81 % Krankheiten des Verdauungssystems (K00-K93)
- 1,50 % Symptome und abnorme klinische und Laborbefunde, die anderenorts nicht klassifiziert sind (R00-R99)
- 1,13 % Krankheiten des Blutes und der blutbildenden Organe sowie bestimmte Störungen mit Beteiligung des Immunsystems (D50-D90)
- 0,95 % Endokrine, Ernährungs- und Stoffwechselkrankheiten (E00-E90)
- 0,87 % Faktoren, die den Gesundheitszustand beeinflussen und zur Inanspruchnahme des Gesundheitswesens führen (Z00-Z99)
- 0,77 % Krankheiten der Haut und der Unterhaut (L00-L99)
- 0,75 % Bestimmte infektiöse und parasitäre Krankheiten (A00-B99)
- 0,73 % Krankheiten des Urogenitalsystems (N00-N99)
- 0,64 % Krankheiten des Auges und der Augenanhangsgebilde (H00-H59)
- 0,40 % Krankheiten des Ohres und des Warzenfortsatzes (H60-H95)
- 0,26 % Schlüsselnummern für besondere Zwecke (U00-U99)
- 0,08 % Angeborene Fehlbildungen, Deformitäten und Chromosomenanomalien (Q00-Q99)
- 0,02 % Schwangerschaft, Geburt und Wochenbett (O00-O99)
Von den insgesamt 25.980 Begutachtungen zu Arbeitsfähigkeiten standen 60 im Zusammenhang mit einer Corona-Infektion*.
* nach Diagnosen: U07.1, U07.2, U08.9, U09.9, U10.9
AU Teil 4
Arbeitsunfähigkeitszeiten und Altersverteilung
Im Jahr 2025 lagen die durchschnittlichen Arbeitsunfähigkeitszeiten (Fehlzeiten durch Krankheit) nach Angaben der Krankenkassen zwischen 23 und 28 Tagen.
Gegenüber 2024 zeigt sich zwar ein leichter Rückgang, dennoch ist der Wert im Vergleich zu anderen Bundesländern in Sachsen-Anhalt noch immer am höchsten. Ein Umstand, der mit der besonders hohen Altersstruktur unseres Bundeslandes korreliert.
Zwischen dem Beginn einer Arbeitsunfähigkeit und der Erstbeauftragung des Medizinischen Dienstes Sachsen-Anhalt mit einer Begutachtung lagen im Durchschnitt 28 Wochen.
51,06 % waren Arbeitsunfähigkeiten bei Frauen. Zum Zeitpunkt der Begutachtung waren diese im Schnitt 51 Jahre al
48,94 % waren Arbeitsunfähigkeiten bei Männern. Zum Zeitpunkt der Begutachtung waren diese im Schnitt 52 Jahre alt.
AU 4
AU Teil 4
AU Teil 4
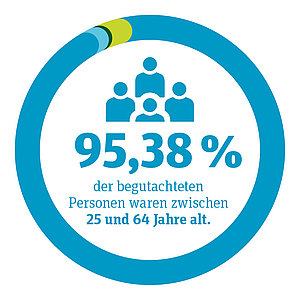
● 95,38 % der begutachteten Personen waren zwischen 25 und 64 Jahren
● 2,64 % waren junge Erwachsene (20 bis 24 Jahre)
● 1,49 % waren ältere Erwachsene (65 Jahre und älter)
● 0,48 % waren Jugendliche (10 bis 19 Jahre)
Entwicklung der Begutachtungen zum Thema Arbeitsunfähigkeit von 2019 bis 2025
Der Hauptgrund für länger andauernde Arbeitsunfähigkeiten im Jahr 2025 waren psychische Erkrankungen.
Diese führen zu besonders langen Fehlzeiten: während laut des Instituts für Gesundheits- und Sozialforschung (IGES) die Dauer eines Krankheitsfalls 2025 im Durchschnitt bundesweit bei etwa 10 – 14 Tagen lag, betrug diese bei psychischen Erkrankungen circa 26 – 30 Tage.
Der Gesundheitsreport 2025 der DAK verdeutlicht, dass die Fehltage wegen psychischer Erkrankungen in den letzten zehn Jahren in Sachsen-Anhalt um etwa 70 % gestiegen sind. Als mögliche Gründe werden genannt: zunehmende Belastungen am Arbeitsplatz (Digitalisierung, höhere Arbeitsgeschwindigkeit, wachsende Unsicherheit), größere gesellschaftliche Akzeptanz, höhere Sensibilität der Ärztinnen und Ärzte (psychische Ursachen hinter körperlichen Beschwerden werden besser diagnostiziert). Zudem führen digitale Meldeverfahren zu einer wesentlich vollständigeren Erfassung. All dies wirkt mit den gesellschaftlichen Faktoren einer älter werdenden Bevölkerung und wirtschaftlicher Herausforderungen zusammen.
Jahr/Top 3 | 2025 | 2024 | 2023 | 2022 | 2021 | 2020 | 2019 |
| 1. | F32 | F32 | F32 | F32 | F32 | F32 | F32 |
| 2. | F43 | F43 | M54 | M54 | M54 | M54 | M54 |
| 3. | F33 | M54 | F43 | F43 | F43 | F43 | F43 |
F32 = Depressive Episode
F43 = Reaktionen auf schwere Belastungen und Anpassungsstörungen
M54 = Rückenschmerzen
F33 = Rezidivierende drepressive Störung
2.382 sozialmedizinische Empfehlungen zu Arzneimitteln
Grafik Arzneimittel gesamt
Arzneimittel
Darunter u. a.:
594 sozialmedizinische Empfehlungen zur Behandlung mit Cannabinoiden (§ 31 SGB V)
Aus sozialmedizinischer Sicht waren die Voraussetzungen …
● 39,7 % erfüllt ● 4,2 % zum Teil erfüllt
● 32,3 % nicht erfüllt ● 0,7 % andere Antwort
● 23,1 % weitere Bearbeitung notwendig
Arzneimittel gesamt
Aus sozialmedizinischer Sicht waren die Voraussetzungen …
● 27,3 % erfüllt
● 3,1 % zum Teil erfüllt
● 30,7 % nicht erfüllt
● 15,1 % andere Antwort
● 23,9 % weitere Bearbeitung notwendig
Cannabinoide
Arzneimittel
Im Jahr 2025 sind die Antragszahlen für eine medizinische Behandlung mit Cannabinoiden deutlich zurückgegangen.
Verringert hat sich auch der Anteil der Anträge, der die Voraussetzungen dafür erfüllten.
Ursächlich dafür dürfte einerseits der 2024 neu geregelte, entkriminalisierte Privatbesitz bestimmter Cannabismengen für Erwachsene durch das Konsumcannabisgesetz (KCanG) sein. Dieses erlaubt zudem einen gemeinschaftlichen Eigenanbau in nicht‑gewerblichen Anbauvereinigungen mit behördlich überwachten Vorgaben zu Mitgliederzahlen,Qualitätssicherung und Dokumentation.
Um den Freizeitkonsum infolge des KCanG zu den medizinischen Behandlungen mit Cannabinoiden abzugrenzen, entstand parallel ein Medizinal-Cannabisgesetz. Der medizinische Einsatz blieb dadurch weiterhin im regulierten Arzneimittel- und Betäubungsmittelbereich und somit verschreibungspflichtig nur über Ärztinnen und Ärzte sowie Apotheken zugänglich.
Fehlentwicklungen wie ein massiver Anstieg der Importe sowie die Verordnungen über das Internet ohne einen persönlichen ärztlichen Kontakt, veranlassten die Politik zum Handeln. Mit einem Ersten Gesetz zur Änderung des Medizinal‑Cannabisgesetzes sollen strengere Regeln zur Verschreibung (u. a. Ausschluss der reinen Videosprechstunde bei Erstverordnung) und Abgabe von Cannabisblüten geschaffen, Missbrauch begrenzt und Patientensicherheit gestärkt werden.
Der Medizinische Dienst prüft im Auftrag der Krankenkasse auch, ob in Ausnahmefällen die Anwendung von Antidiabetika zur medikamentösen Gewichtsregulierung medizinisch sinnvoll sein kann. Das ist notwendig, weil solche Arzneimittel, die zum Abnehmen eingesetzt werden, keine gesetzliche reguläre Leistung der gesetzlichen Krankenversicherung sind. Neben konservativen Maßnahmen wie Ernährungs- oder Bewegungstherapien und chirurgischen Eingriffen etwa zum Anbringen eines Magenbandes, gelten Antidiabetika als ein immer wichtigeres Behandlungsinstrument – zumal in Deutschland ein Viertel der Bevölkerung als adipös gilt. Allerdings führte eine gesteigerte Nachfrage als „Lifestyle-Arzneimittel“ in den letzten Jahren immer wieder zu vorübergehenden Lieferengpässen, was sich auf die medizinische Versorgung auswirkte.
2.277 sozialmedizinische Empfehlungen zu neuen Untersuchungs- und Behandlungsmethoden (NUB)
2.277 sozialmedizinische Empfehlungen zu neuen Untersuchungs- und Behandlungsmethoden (NUB)
Aus sozialmedizinischer Sicht waren die Voraussetzungen …
● 33,5 % erfüllt
● 9,3 % zum Teil erfüllt
● 35,8 % nicht erfüllt
● 12,8 % andere Antwort
● 8,7 % weitere Bearbeitung notwendig
NUB
Neue Untersuchungs- und Behandlungsmethoden (NUB)
Neue Untersuchungs- und Behandlungsmethoden (NUB) sind diagnostische und therapeutische Verfahren, deren Nutzen medizinisch noch nicht eindeutig geklärt ist. Der Medizinische Dienst prüft im Auftrag der Krankenkasse, ob in Ausnahmefällen die Anwendung dennoch medizinisch empfohlen werden kann.
Häusliche Krankenpflege und Heilmittel
Die ambulante Versorung betrafen z. B. sozialmedizinische Empfehlungen zur Häuslichen Krankenpflege oder zu Heilmitteln wie Physikalischen oder Podologischen Therapien, Stimm-, Sprech-, Sprach- oder Ergotherapien.
2.210 sozialmedizinische Empfehlungen zu Häuslicher Krankenpflege
HKP
Aus sozialmedizinischer Sicht waren die Voraussetzungen …
● 38,6 % erfüllt
● 23,3 % zum Teil erfüllt
● 7,3 % nicht erfüllt
● 0,3 % andere Antwort
● 30,4 % weitere Bearbeitung notwendig
HKP

765 sozialmedizinische Empfehlungen zu Heilmitteln
Heilmittel

Heilmittel
Aus sozialmedizinischer Sicht waren die Voraussetzungen …
● 17,3 % erfüllt
● 4,4 % zum Teil erfüllt
● 63,8 % nicht erfüllt
● 0,0 % andere Antwort
● 14,5 % weitere Bearbeitung notwendig
Hilfsmittel
Hilfsmittel sollen das Leben erleichtern, wenn es durch Krankheit oder Behinderung beeinträchtigt ist. Ob Hörgerät, orthopädische Schuhe oder ein Gerät zur Sauerstofftherapie: Hilfsmittel können kranken oder behinderten Menschen das Leben deutlich leichter machen.
Aber welches Hilfsmittel ist das richtige? Und ist es auch korrekt angepasst? Zu diesen Fragen können die Krankenkassen die Hilfsmittelexperten des Medizinischen Dienstes Sachsen-Anhalt zu Rate ziehen.
20.435 sozialmedizinische Empfehlungen zu Hilfsmitteln
Grafik Hilfsmittel
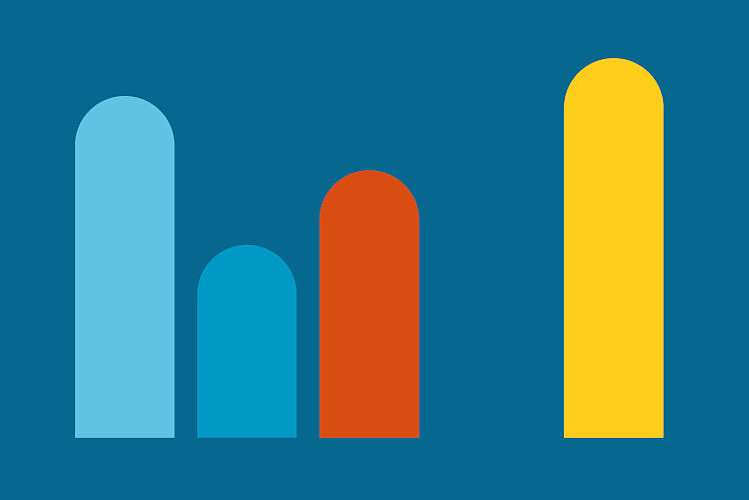
Hilfsmittel
Aus sozialmedizinischer Sicht waren die Voraussetzungen …
● 28,9 % erfüllt
● 16,3 % zum Teil erfüllt
● 22,6 % nicht erfüllt
● 0,0 % andere Antwort
● 32,1 % weitere Bearbeitung notwendig
Entwicklung Hilfsmittelaufträge 2018 – 2025
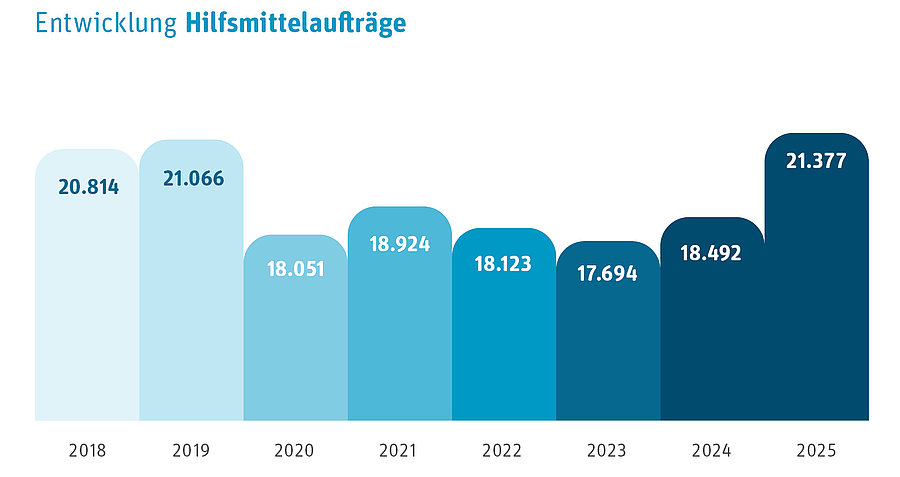
| 2018 | 2019 | 2020 | 2021 | 2022 | 2023 | 2024 | 2025 |
| 20.814 | 21.066 | 18.051 | 18.924 | 18.123 | 17.694 | 18.492 | 21.377 |
Die Zunahme von Aufträgen zur Hilfsmittelversorgung ist auf das Fortschreiten des demografischen Wandels zurückzuführen. Das verdeutlicht insbesondere ein hoher Anteil an Hilfsmitteln zur Sauerstoffversorgung.
Top 10 Hilfsmittel
Grafik Top 10 Hilfsmittel

Top 10 Hilfsmittel
● | 3.246 | Kranken- und Behindertenfahrzeuge | ● | 2.890 | Inhalations- und Atemtherapiegeräte |
● | 2.241 | Elektrostimulationsgeräte | ● | 2.076 | Hilfsmittel zur Kompressionstherapie |
● | 1.684 | Hilfsmittel zur Insulintherapie | ● | 1.196 | Therapeutische Bewegungsgeräte |
| ● | 1.177 | Schuhe | ● | 875 | Orthesen/Schienen |
| ● | 541 | Sonstige Fragen zu Hilfsmitteln | ● | 390 | Hörhilfen |
Rehabilitation und Vorsorge sind verschiedene aufeinander abgestimmte therapeutische Maßnahmen, welche innerhalb des gestuften Versorgungssystems wahrgenommen werden können. Der Medizinische Dienst nimmt sozialmedizinisch Stellung zu den Erfolgsaussichten verordneter Vorsorge- und Rehabilitationsmaßnahmen.
13.843 sozialmedizinische Empfehlungen zu Rehabilitations- und Vorsorgeleistungen
Grafik Reha Vorsorge

Reha Vorsorge
Aus sozialmedizinischer Sicht waren die Voraussetzungen …
● 40,6 % erfüllt
● 6,6 % zum Teil erfüllt
● 33,4 % nicht erfüllt
● 0,4 % andere Antwort
● 19,1 % weitere Bearbeitung notwendig
Infobox Entwicklungen Reha Vorsorge
Seit drei Jahren verzeichnet der Medizinische Dienst Sachsen-Anhalt eine deutliche Zunahme von Anträgen zu Rehabilitationsmaßnahmen, der neben einem Nachholbedarf aufgrund der Corona-Pandemie vor allem auf den demografischen Wandel zurückzuführen ist. Die geburtenstarken Jahrgänge der Babyboomer, die eine der größten Altersgruppen bilden, sorgen für diesen erhöhten Bedarf. Der erwartete Rückgang an Aufträgen infolge des Intensivpflege- und Rehabilitationsstärkungsgesetzes (IPReG)* ist ausgeblieben.
*Das Intensivpflege- und Rehabilitationsstärkungsgesetz (IPReG) erleichterte die Zugänge einerseits zu konkret festgelegten Rehabilitationsmaßnahmen nach akutstationären Kranken-hausbehandlungen (Anschlussrehabilitation) und andererseits für konkret festgelegte Per-sonenkreise wie geriatrische Patienten. Stellen Ärztinnen und Ärzte z. B. die Notwendigkeit ei-ner geriatrischen Rehabilitation fest, kann eine Überprüfung durch die Krankenkassen bzw. den Medizinischen Dienst unter bestimmten Voraussetzungen entfallen. Dazu gehört z. B. ein erhöhtes Lebensalter (70 Jahre oder älter) und das Vorliegen von rehabilitationsbegrün-denden und geriatrietypischen Diagnosen, die durch Funktionstests nachgewiesen werden.
Rehabilitation soll bei bereits bestehenden Erkrankungen eine Verschlimmerung, Chronifi-zierung oder bleibende alltagsrelevante Einschränkungen vermeiden. Ziel ist, Beein-trächtigungen der Aktivität und Teilhabe zu beseitigen, zu vermindern oder deren Ver-schlimmerung abzuwenden und somit auch drohende Pflegebedürftigkeit aufzuhalten. Re-habilitation folgt in Deutschland einem Stufenprinzip der Behandlung. Neben fachbezogenen Rehabilitationsmaßnahmen (z. B. orthopädische, kardiologische, neurologische, dermato-logische, psychiatrische u. v. a.) bestehen Maßnahmen, welche die Altersstrukturen beachten (z. B. Kinder- und Jugendrehabilitation oder Altersheilkunde [Geriatrie]). Zudem existieren Rehabilitationsmaßnahmen nach akutstationären Krankenhausbehandlungen (Anschlussrehabilitation) sowie spezielle Angebote für Long-Covid-Patienten.
Vorsorgeleistungen umfassen Mutter- oder Vater-Kind-Vorsorgeleistungen, stationäre Vorsor-geleistungen oder ambulante Vorsorgeleistungen wie z. B. Massagen und Heilbäder in aner-kannten Kurorten im In- und Ausland. Leistungen der Vorsorge dienen dazu, Krankheiten zu verhüten oder die bereits geschwächte Gesundheit zu verbessern und dadurch eine in abseh-barer Zeit drohende Krankheit zu verhindern. Sie sollen als Hilfe zur Selbsthilfe dienen.
4.000 sozialmedizinische Empfehlungen zu sonstigen Themen wie z. B. Kryokonservierung oder kieferorthopädische Behandlungen
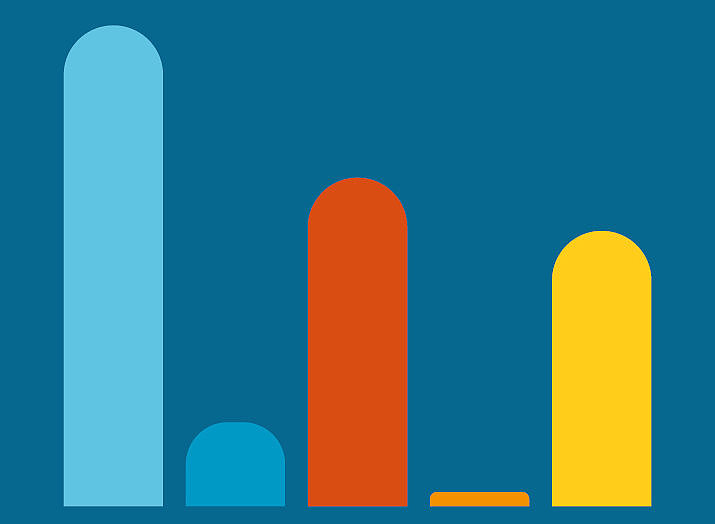
Aus sozialmedizinischer Sicht waren die Voraussetzungen …
● 40,7 % erfüllt
● 7,1 % zum Teil erfüllt
● 27,8 % nicht erfüllt
● 1,2 % andere Antwort
● 23,3 % weitere Bearbeitung notwendig
Darunter u. a.: 174 sozialmedizinische Empfehlungen zur „Medizinischen Behandlung bei Transsexualismus“
Darunter u. a.:
174 sozialmedizinische Empfehlungen zur „Medizinischen Behandlung bei Transsexualismus“
Aus sozialmedizinischer Sicht waren die Voraussetzungen …
● 45,4 % erfüllt ● 8,6 % zum Teil erfüllt
● 10,9 % nicht erfüllt ● 10,9 % andere Antwort
● 24,1 % weitere Bearbeitung notwendig
Besteht der Wunsch nach geschlechtsangleichenden Maßnahmen bei Transsexualismus, gibt der Medizinische Dienst der jeweiligen Krankenkasse eine Empfehlung auf Grundlage eines umfassenden Gesamtbildes der individuellen Situation. Neben den bereits erfolgten Behandlungen fließen dabei psychologische Vorgutachten und Befunde ein. Wichtig ist zudem, seit wann der Wunsch für die Umwandlung besteht und welche Leiden die Person hat.
Krankenhausversorgung ist ein komplexes Geschehen, das Behandlungsqualität und Budget miteinander vereinen muss. Der Medizinische Dienst übernimmt auch hier wichtige Aufgaben wie etwa das Prüfen von ausgewählten Abrechnungsfällen im Auftrag der Krankenkassen, von Strukturmerkmalen als Abrechnungsgrundlage für die Krankenhäuser oder von Qualitätsvorgaben in den Kliniken.
38.976 Krankenhausabrechnungen*
... hat der Medizinische Dienst Sachsen-Anhalt im Jahr 2025 geprüft.
*nur DRG und PEPP
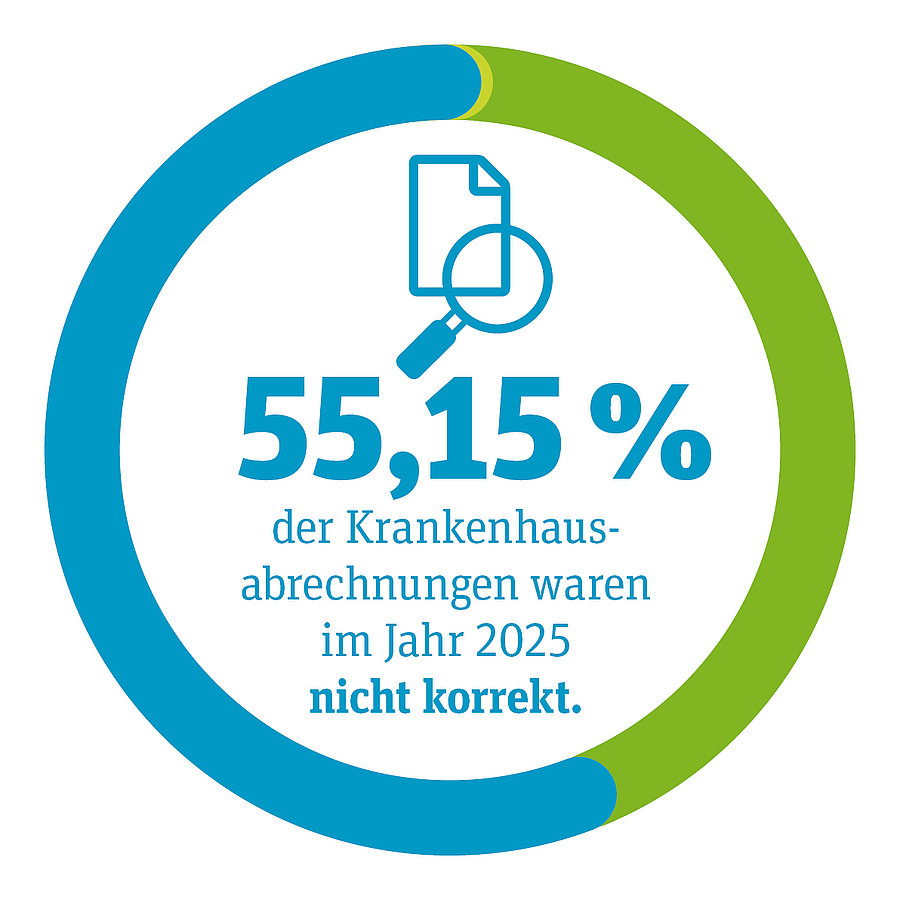
Die Anzahl an Krankenhausabrechnungen ist im Vergleich zum Jahr 2024 mit 40.661 Krankenhausabrechnungen um etwa 4 % gesunken. Ein Rückgang, der auf weniger stationäre Aufenthalte zurückgeführt wird.
Von den geprüften Abrechnungen waren …
● 44,80 % korrekt
● 55,15 % nicht korrekt und wurden beanstandet (zum Teil ohne, aber auch mit Kürzung der Rechnung)
● 0,04 % andere Antwort
Infobox KH-Abrechnungen
Die Leistungen für stationäre Behandlungen rechnen die Kliniken über sogenannte diagnosebezogene Fallpauschalen (DRG) mit den Krankenkassen ab. Krankenhausleistungen in psychiatrischen und psychosomatischen Einrichtungen werden nach tagesbezogenen Pauschalen über das pauschalierende Entgeltsystem Psychiatrie und Psychosomatik (PEPP) abgerechnet.
Stellt eine Krankenkasse Auffälligkeiten bei Abrechnungen fest, kann der Medizinischen Dienst mit einer Überprüfung der Abrechnung beauftragt werden. Hierbei wird die Krankenhausleistung im Hinblick auf ihre Notwendigkeit, ihre Inhalte und eine korrekte Abrechnung geprüft.
Typische Fragestellungen sind: War die stationäre Behandlung notwendig? War die Dauer der Krankenhausbehandlung angemessen? Wurden die Diagnosen und Therapien korrekt verschlüsselt?
464 Strukturprüfungen im Krankenhaus

Art und Anzahl der Strukturprüfungen
● 15 Strukturprüfungen zur erstmaligen oder erneuten Erbringung von Leistungen
● 449 Strukturprüfungen bei fortlaufender Leistungserbringung
✅ Alle Prüfungen wurden zu 100 % befürwortet.
Bereiche der Strukturprüfungen
● 332 Somatik ● 132 Psychiatrie

Infobox StrOPS
464 Strukturprüfungen im Krankenhaus
Zum Abrechnen besonders schwieriger und komplexer Behandlungen mit den Krankenkassen, müssen Krankenhäuser bestimmte Strukturmerkmale (strukturelle Voraussetzungen) nachweislich erfüllen.
Für die erforderliche Bescheinigung beauftragen die Krankenhäuser den Medizinischen Dienst. Im Fokus stehen dabei vor allem die Strukturen hochspezialisierter Bereiche, in denen besonders gefährdete Patientinnen und Patienten behandelt werden, wie z. B. die Intensivmedizin, geriatrische als auch pädiatrische Strukturen oder Versorgungsstrukturen von Schlaganfallpatienten. Relevant ist zum Beispiel, ob ausreichend qualifiziertes Personal für eine Behandlung rund um die Uhr und an allen Tagen im Jahr zur Verfügung steht, oder, ob entsprechende Räumlichkeiten vorhanden sind, um etwa infizierte Patientinnen und Patienten zu isolieren. Strukturprüfungen liefern damit Hinweise auf die Qualität in Krankenhäusern und leisten so einen wichtigen und wertvollen Beitrag.
Die zugrunde liegenden Anfor-derungen legt das Bundesinstitut für Arzneimittel und Medizin-produkte (BfArM) jähr-lich im Operationen- und Prozeduren-schlüssel (OPS) fest. Je nach OPS-Kode gilt die Bescheinigung durch den Medizinischen Dienst für ein oder zwei Jahre. Da Bescheinigungen erstmalig 2021 ausgestellt wurden und überwiegend für zwei Jahre galten, ergibt sich 2025 eine vollumfängliche Anzahl an Prüfungen.
Komplexleistungen in der Somatik
Komplexleistungen Somatik
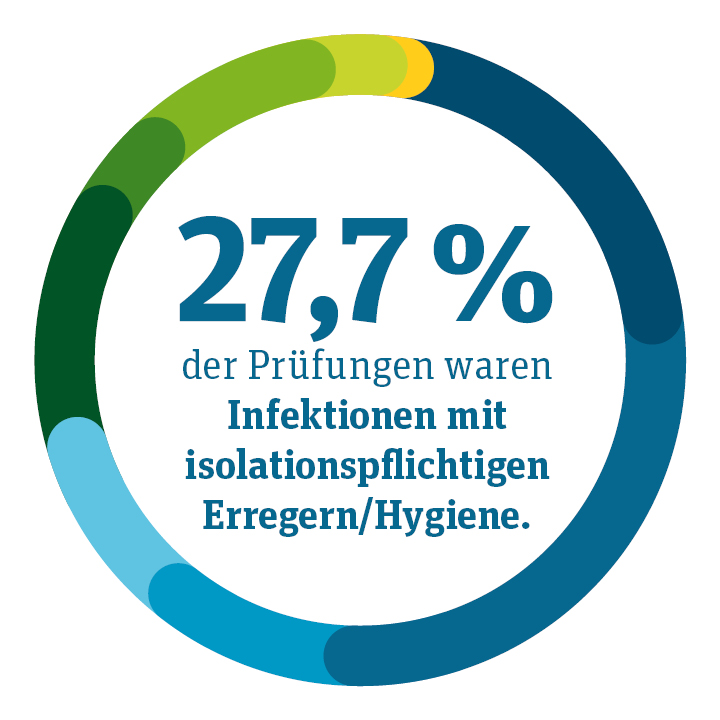
Von den 332 Prüfungen in der Somatik waren:
Komplexleistungen Somatik Ergebnisse
● 20,5 % Intensivmedizin
● 27,7 % Infektionen mit isolations-pflichtigen Erregern/Hygiene
● 10,2 % Neurologie
● 9,6 % Geriatrie
● 13,0 % Pädiatrie
● 4,5 % Schmerzbehandlungen
● 9,3 % Palliativmedizin
● 3,9 % Sonstige
● 1,2 % Weaning

Leistungsgruppenprüfungen Zitat Lachmann
„Unsere Leistungsgruppenprüfungen bearbeiten wir absolut nachhaltig, ganz ohne Papier. Das ist über einen neuen Baustein in unserer Branchensoftware MDconnect möglich. Das Portal MD X ermöglicht unserer für die Krankenhausplanung zuständigen Landesbehörde sowohl das Beauftragen als auch das Übermitteln von Informationen und Dokumente. Quasi wie das Leistungserbringerportal, das schon länger für Krankenkassen und Krankenhäuser besteht.“
Dr. med. Nicole Lachmann, Fachexpertin Strukturprüfungen und Qualitätskontrollen im Fachservice Medizin
Qualitätskontrollen im Krankenhaus
Qualitätskontrollen im Krankenhaus
In Krankenhäusern sollen Patientinnen und Patienten auf Grundlage qualitativ hochwertiger Standards und neuester wissenschaftlicher Erkenntnisse versorgt werden. Der Medizinische Dienst unterstützt dieses Ziel, indem er die Qualitätsanforderungen (z. B. an örtliche Gegebenheiten, technische Ausstattungen oder personelle Qualifikationen) stichprobenartig, anhaltspunktbezogen oder anlassbezogen prüft. Die qualitativen Vorgaben sind in verschiedenen Richtlinien des G-BA bundeseinheitlich geregelt.
33 Qualitätskontrollen insgesamt im Jahr 2025
Anzahl der Qualitätskontrollen in den Bereichen ...
| 1 | Früh- und Reifgeborene | alle Anforderungen erfüllten 100 % |
| 16 | Personalausstattung Psychiatrie und Psychosomatik | alle Anforderungen erfüllten 31,3 % |
| 5 | Notfallstrukturen – Basisnotfallversorgung | alle Anforderungen erfüllten 100 % |
| 1 | Notfallstrukturen – Erweiterte Notfallversorgung | alle Anforderungen erfüllten 100 % |
| 1 | Notfallstrukturen – Umfassende Notfallversorgung | alle Anforderungen erfüllten 100 % |
| 1 | Notfallstrukturen - Modul Schwerverletztenversorgung | alle Anforderungen erfüllten 100 % |
| 1 | Liposuktion bei Lipödem im Stadium III | alle Anforderungen erfüllten 100 % |
| 5 | CAR-T-Zellen bei B-Zell-Neoplasien | alle Anforderungen erfüllten 80,0 % |
| 2 | Hüftgelenknahe Femurfraktur | alle Anforderungen erfüllten 100 % |
Balkendiagramm: Ergebnisse der Qualitätskontrollen in Krankenhäusern

Außerklinische Intensivpflege
Die außerklinische Intensivpflege (AKI) ist eine medizinische Leistung für Menschen mit schweren und lebensbedrohlichen Erkrankungen. Sie wird benötigt, wenn aufgrund des Krankheitszustands eine kontinuierliche Überwachung und intensivpflegerische Behandlung erforderlich ist, die über normale Pflege hinausgeht.
Ziel ist, das Auftreten akut lebensbedrohlicher Situationen z. B. durch Atemwegsverlegungen zu verhindern. Die Pflege kann außerhalb des Krankenhauses erfolgen, etwa zu Hause oder in geeigneten Einrichtungen. Die eingesetzten Pflegefachkräfte verfügen über eine besondere Qualifikation.
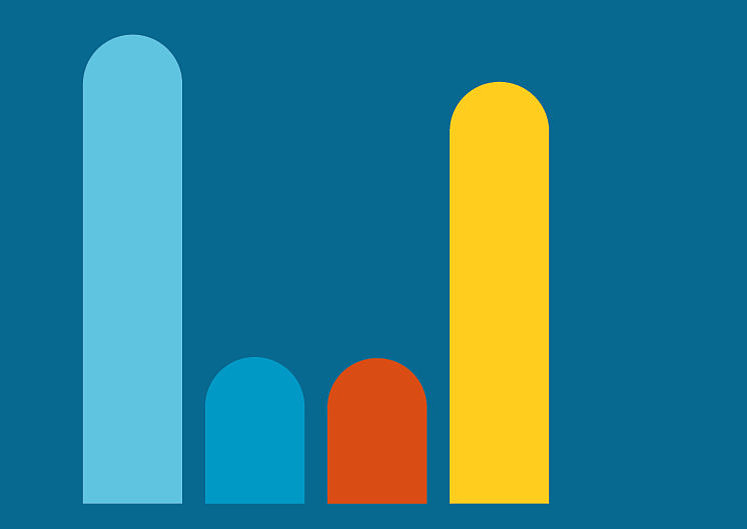
938 sozialmedizinische Empfehlungen zu Außerklinischer Intensivpflege
Säulendiagramm: Ergebnisse der Begutachtungen zu AKI
Ergebnisse AKI
Aus sozialmedizinischer Sicht waren die Voraussetzungen …
● 39,7 % erfüllt
● 12,4 % zum Teil erfüllt
● 12,3 % nicht erfüllt
● 35,7 % weitere Bearbeitung notwendig
Anzahl der AKI-Begutachtungen nach Landkreisen in Prozent
Infobox AKI-Begutachtung
Info AKI
Die Begutachtungen in der außerklinischen Intensivpflege erfolgen in enger Zusammenarbeit der Geschäftsbereiche Medizin und Pflege. Aus beiden Blickwinkeln wird fachlich auf die versorgte Person geschaut und dies zu einem gemeinsamen Gutachten zusammengeführt. Für die Kolleginnen und Kollegen beider Professionen ist das spannend und bereichernd. Wiederholungsbegutachtungen, bei denen absehbar ist, dass der Status unverändert bleibt, werden inzwischen vereinzelt von Pflegefachkräften selbstständig durchgeführt.
Die Begutachtung erfolgt bei Entlassung der Versicherten aus dem Krankenhaus nach Aktenlage mit kurzer Frist, um eine zeitnahe Weiterversorgung zu ermöglichen. Darüber hinaus werden alle Versicherten, die außerklinische Intensivpflege erhalten, einmal im Jahr an ihrem individuellen Leistungsort persönlich begutachtet. Diese Hausbesuche erfolgen in ganz Sachsen-Anhalt. Die mit Abstand meisten Versicherten leben in der Landeshauptstadt Magdeburg.
Anzahl der AKI-Begutachtungen nach Landkreisen in Prozent
Top 10 AKI-Diagnosen Erwachsene ab 18 Jahre
Die Erkrankungen, die eine außerklinische Intensivpflege erforderlich machen, sind unterschiedlich. Erwachsene leiden besonders häufig an Erkrankungen des Gehirns, des Nervensystems und der Atmungsorgane. Oftmals sind diese Erkrankten mit einer Trachealkanüle oder einem Beatmungsgerät versorgt. Auf Basis der Verordnungen der behandelnden Ärztinnen und Ärzte ergibt sich folgende Krankheitsverteilung:
Top 10 AKI-Diagnosen Erwachsene
Top 10 AKI-Diagnosen Erwachsene
● 41 Sonstige Krankheiten des Gehirns (IG93)
● 23 Respiratorische Insuffizienz (J96)
● 36 Hirninfarkt (I63)
● 13 Paraparese/Paraplegie und Tetraparese/ Tetraplegie (G82)
● 20 Spinale Muskelatrophie (G12)
● 23 Sonstige Polyneuropathien (G62)
● 21 Intrazerebrale Blutung (I61)
● 6 Dysphagie (R13)
● 8 Epilepsie (G40)
● 5 Chronische obstruktive Lungenkrankheit (J44)
Grafik: Top 10 AKI-Diagnosen Erwachsene

Top 10 AKI-Diagnosen Kinder bis 18 Jahre
Bei Kindern zeigt sich ein deutlich anderes Bild. Hier sind zwar Erkrankungen des Gehirns, der Nerven und der Atmungsorgane ebenfalls häufig, Diabetes mellitus Typ 1, Epilepsie sowie Entwicklungsstörungen spielen jedoch eine deutlich größere Rolle als bei Erwachsenen. Auch ist ein relevanter Teil der Kinder, die außerklinische Intensivpflege erhalten, weder beatmet noch mit einer Trachealkanüle versorgt.
Die Versorgung von Kindern, die beispielsweise an Epilepsie oder Diabetes leiden und daher ein hohes Maß an Beaufsichtigung und Betreuung benötigen, bei denen aber nicht mit hoher Wahrscheinlichkeit täglich mit lebensbedrohlichen Situationen zu rechnen ist, gestaltet sich herausfordernd. Hier sind die durch den Gemeinsamen Bundesausschuss definierten Voraussetzungen für eine außerklinische Intensivpflege oftmals nicht erfüllt. In solchen Fällen finden alternative Leistungen der Kranken- oder Pflegeversicherung Anwendung.
Top 10 AKI-Diagnosen Kinder
Top 10 AKI-Diagnosen Kinder
● 14 Diabetes mellitus, Typ 1 (E10)
● 11 Mischtyp nicht näher bezeichnete kombinierte Entwicklungsstörungen (F83)
● 10 Respiratorische Insuffizienz (J96) ● 10 Zerebralparese (G80) ● 8 Epilepsie (G40)
● 8 Sonstige näher bezeichnete Syndrome mit angeborenen Fehlbildungen (Q87)
● 6 Sonstige Krankheiten des Gehirns (G93)
● Spinale Muskelatrophie und verwandte Syndrome (G12)
● 5 Paraparese und Tetraparese/Tetraplegie (G82)
● Sonstige angeborene Fehlbildungen des Gehirns (Q04)
Grafik: Top 10 AKI-Diagnosen Kinder bis 18 Jahre
